很多糖尿病患者都会有一个共同的困惑:是不是得病久了、病情重了,就一定要打胰岛素?其实答案并非绝对,打不打胰岛素,从来不是由患病时间长短决定,而是由病情类型、胰岛功能、血糖控制情况等多种因素共同决定,盲目认为 “到一定时间就必须打”,反而可能走进治疗误区。
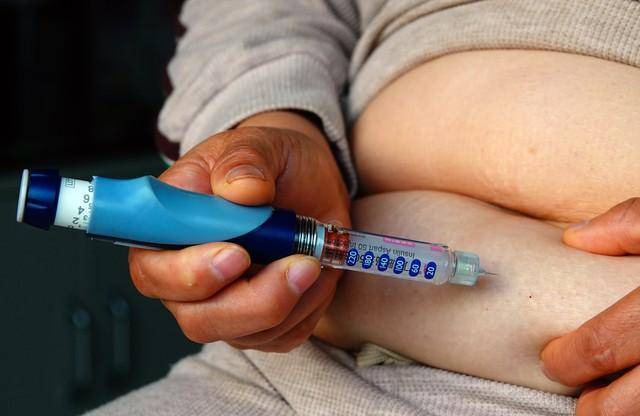
首先要明确,胰岛素是调节血糖的核心激素,糖尿病的本质是身体无法正常分泌胰岛素,或分泌的胰岛素无法发挥作用,导致血糖升高。但不同类型的糖尿病,对胰岛素的需求截然不同。比如 1 型糖尿病,由于自身免疫系统破坏了胰岛 β 细胞,无法自主分泌胰岛素,确诊后通常需要终身依赖外源性胰岛素注射,才能维持血糖稳定,这类患者的 “必须打”,是由疾病类型决定,而非时间。
而占糖尿病患者绝大多数的 2 型糖尿病,情况则复杂得多。这类患者初期多表现为胰岛素抵抗,即身体对胰岛素不敏感,此时通过饮食控制、运动锻炼,或服用口服降糖药,就能有效控制血糖,完全不需要打胰岛素。只有当病情进展,胰岛功能逐渐衰退,口服药物无法达到理想的降糖效果,或者出现急性并发症、妊娠期、围手术期等特殊情况时,才需要在医生指导下启动胰岛素治疗。

很多患者担心 “打胰岛素就停不下来”,其实这种担心是多余的。胰岛素本身没有成瘾性,是否需要长期使用,依然取决于胰岛功能的恢复情况。有些 2 型糖尿病患者在使用胰岛素一段时间后,胰岛功能得到一定修复,血糖控制稳定,医生会根据情况逐渐减少胰岛素剂量,甚至停用,换回口服药物。
还有一种常见误区,认为 “打胰岛素是病情严重的标志”,从而抗拒注射。事实上,及时使用胰岛素,能更快速、平稳地控制血糖,减少高血糖对血管、神经的损伤,反而能延缓病情进展,保护身体机能。是否需要打胰岛素,核心是 “血糖能否达标”,而非 “患病时间”。

总之,糖尿病患者是否需要打胰岛素,没有固定的 “时间节点”,不能一概而论。无论是 1 型还是 2 型糖尿病,都应定期监测血糖、检查胰岛功能,遵循医生的个性化治疗方案,不盲目抗拒胰岛素,也不随意自行注射。科学控糖,才能最大程度降低并发症风险,享受正常生活。




